La fibromialgia è una sindrome cronica e sistemica, una patologia reumatica che coinvolge tutto l’apparato muscolo-scheletrico in dolori forti, diffusi in tutti i muscoli, provocando aumento di tensione muscolare. La FM è una patologia di natura extrarticolare, colpisce il tessuto connettivo di tutto il corpo, in particolare quelle strutture costituite da fibre: muscoli, tendini e nervi. I disturbi causati dalla fibromialgia non sono limitati all’apparato locomotore e alle sue parti “molli’, ma si presentano anche sotto il profilo cognitivo e neurologico. La difficile valutazione patologica comporta una convivenza forzata con dolore e stanchezza. Induce a depressione e assenza di stimoli per il futuro e influisce negativamente sulla qualità della vita delle persone che ne risultano affette. Il dolore e soprattutto la rigidità o tensione muscolare provocano limitazioni funzionali, oltre alla sensazione continua di costante e profusa stanchezza.
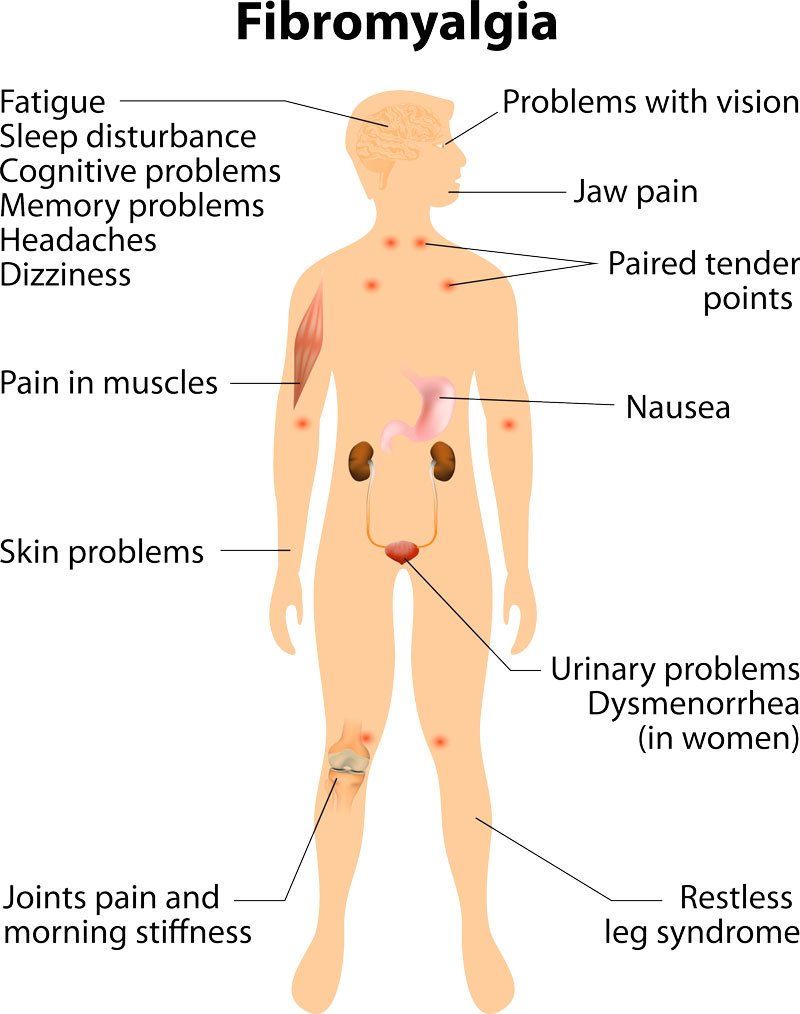
Collegati a questa sindrome vengono descritti un elenco di disturbi:
- Dolori diffusi acuti e brucianti, simili e trafitture, oppure dolore continuo e profondo o un’alternanza di entrambe le forme per almeno tre mesi continuativi;
- Dolore osseo almeno in un area dell’apparato scheletrico: cervicale, dorsale, lombosacrale e torace anteriore;
- Dolore alla palpazione in almeno 11 aree chiamate ” tender points”, anche se sono 18 i punti grilletto situati in tutti i distretti del corpo secondo una mappatura che coincide con gli snodi energetici. In genere, la malattia accende i diversi tender points con andamento progressivo, iniziando da un quadrante per poi attivarli tutti o quasi;
- Crampi;
- Gonfiore articolare;
- Rigidità articolare ma di natura non infiammatoria;
- Fitte intercostali;
- Nevralgie (sciatica trigemino);
- Spossatezza ( stanchezza cronica);
- Cefalee;
- Parestesie ( sensazione di torpore e formicolio lungo gli arti);
- Dolore mestruale (dismenorrea);
- Anomalie del sonno che può evolvere nella sindrome delle gambe senza riposo, e da apnee notturne;
- Mastodinia (dolore al seno);
- Cistite interstiziale (infiammazione della vescica di origine non infettiva) e dolore durante la minzione (disuria);
- Dolore pelvico;
- Senso di stordimento, nausea o capogiri;
- Nebbia cognitiva (implica la difficoltà di concentrazione, confusione mentale o deficit mnemonici);
- Depressione spesso collegata all’impossibilità di comunicare il proprio malessere nella convinzione di non essere creduti. Infatti, spesso accade che il malato di FM venga preso per un ipocondriaco o “lagnoso”;
- Dolore temporo mandibolare scambiato spesso per mal di denti.
Con un ventaglio così variegato di dolori e di disturbi, arrivare alla valutazione di fibromialgia, non è cosa automatica. Il paziente fatica molto ad avere una diagnosi e la sua sofferenza non trova ragione di esistenza, a fronte dell’assenza di segni documentabili come esami di laboratorio o diagnosi strumentale. Tale situazione ha portato per anni a classificare questi pazienti come “psicosomatici”, ansiosi o addirittura “malati immaginari”. Infatti, la relazione tra ansia (a volte con attacchi di panico) e depressione, ha portato i medici a scambiarla per una malattia psicosomatica. Ad oggi, numerosi studi hanno dimostrato che la FM non è una malattia psicosomatica e, l’unica possibilità di cura era tamponare con farmaci sintomatici i vari malesseri senza mai venirne a capo.
Per esprimere una diagnosi di FM oggi sappiamo che devono essere soddisfatti contemporaneamente 3 criteri:
- dolore diffuso in specifiche aree del corpo
- presenza di sintomi caratteristici
- durata sintomatologica almeno di 3 mesi continuativi.
Nel caso della Fibromialgia, l’intervento dello Psicologo in équipe con finalità sia psicodiagnostiche che terapeutiche, assume un ruolo rilevante. Innanzitutto, con l’assessment psicodiagnostico, lo psicologo può raccogliere e fornire anche agli altri specialisti, elementi che assumono un certo valore predittivo rispetto alle possibilità di trattamento e all’aderenza del paziente alle terapie. Ciò anche attraverso una attribuzione di significato condivisa tra il paziente e il clinico, (storia diagnostica in parte già costruita dal paziente e in parte da costruire assieme). Inoltre, dal punto di vista processuale, il momento diagnostico e quello terapeutico sono strettamente connessi e devono essere considerati come sequenze di azioni coordinate intorno ad un progetto di cambiamento (Fea, 2001).
Rispetto al trattamento psicologico o psicoterapeutico utilizzo il modello sistemico relazionale, per la ricostruzione della storia di vita del paziente e delle situazioni disturbanti; psicoeducazione sul dolore rispetto all’origine di pensieri disfunzionali; tecniche di rilassamento. Oltre al modello sistemico relazionale, applico al trattamento del dolore una terapia di grande efficacia, il metodo EMDR.
Per esprimere una diagnosi di FM oggi sappiamo che devono essere soddisfatti contemporaneamente 3 criteri:
Rispetto al trattamento psicologico o psicoterapeutico utilizzo il modello sistemico relazionale, per la ricostruzione della storia di vita del paziente e delle situazioni disturbanti; psicoeducazione sul dolore rispetto all’origine di pensieri disfunzionali; tecniche di rilassamento. Oltre al modello sistemico relazionale, applico al trattamento del dolore una terapia di grande efficacia, il metodo EMDR.
